¿Qué es la diabetes?
Diabetes es aquella situación en la que los niveles de azúcar (o glucosa) en la sangre están aumentados. A la glucosa que circula por la sangre se le llama glucemia
Valores bajos de glucosa en la sangre.
Hipoglucemia
En general, se empiezan a sentir síntomas de falta de glucosa cuando el nivel de glucemia está en 55mg/dl o menos.
Valores normales de glucosa en sangre
Normoglucemia
En ayunas, entre 70 y 100 mg/dl. El nivel de glucemia después del ayuno nocturno se llama Glucosa Basal.
Valores anormalmente altos de glucosa en sangre
Hiperglucemia
Superior a 100 mg/dl en ayunas.
- La dificultad del organismo para regular la normoglucemia puede responder a varias causas.
- La diabetes es una enfermedad crónica y, hoy por hoy, incurable.
El diagnostico de diabetes sólo lo puede confirmar un médico
Es importante orientar los esfuerzos a mantener los niveles de glucemia lo más cercanos a la normalidad posible y de manera sostenida.
¿Para qué sirve la glucosa?
Todas las células del cuerpo necesitan energía para estar en activo, mantener las funciones vitales (como el latido cardíaco, movimientos digestivos, respiración...) y además mantener la temperatura corporal y los movimientos musculares. La glucosa es la principal fuente de energía para el cuerpo humano, como la gasolina lo es para mantener el motor del automóvil en marcha.
La glucosa entra en el organismo con los alimentos. Con la digestión, a lo largo del tubo digestivo se pone en marcha una cadena de transformaciones químicas que convierte los alimentos en nutrientes y estos en elementos más pequeños:
Alimento Nutriente Elemento básico
|
|
Pan, arroz, garbanzos...
|
Hidratos de Carbono
|
Glucosa
|
Los alimentos transitan por el tubo digestivo y, al llegar al intestino delgado, la glucosa pasa a la sangre.
|
La glucosa pasa del intestino a la sangre y del torrente circulatorio a las células.
La sangre se encarga de transportar la glucosa al:
Hígado (glucosa de reserva)
Cerebro y todas las células del cuerpo
|
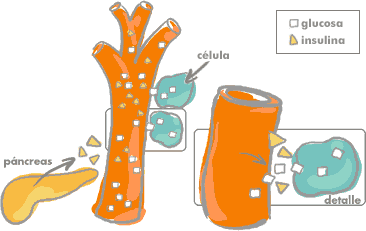
Para entrar dentro de las células y ser utilizada como energía, la glucosa necesita la mediación de la insulina. La insulina es como la llave que, encajada en la cerradura, abre la puerta de las células. El cerebro y las células del tejido nervioso son las únicas de todo el cuerpo que reciben glucosa directamente del torrente sanguíneo sin la mediación de la insulina. La glucosa es, en este caso, la única fuente de energía.
¿Qué pasa cuando falta glucosa?
Cuando los niveles de glucosa en sangre están por debajo de la normalidad se produce una Hipoglucemia.
Hipo = bajo glucemia = glucosa en sangre
En general se empiezan a sentir las manifestaciones físicas de falta de glucosa cuando el nivel deglucemia está en 55 mg/dl o menos, cifra por debajo de la cual empiezan los síntomas o "señales de alerta", aunque la sensibilidad y / o percepción de los mismos es diferente para cada persona. Las"señales de alerta" más frecuentes son:
Sudoración (sin calor)
Sensación de hambre de aparición brusca
Debilidad
Palidez
Sensación de mareo
Temblores y nerviosismo
Palpitaciones
Alteraciones del comportamiento
Irritabilidad
Si no se corrige rápidamente esta situación pueden aparecer:visión borrosa, dificultad para hablar, confusión mental y pérdida del conocimiento (coma hipoglucémico)
Los síntomas de hipoglucemia NO aparecen todos por igual,
cada persona debe aprender a identificar sus propias señales
Cuando la glucosa escasea, el cerebro y las células del tejido nervioso no pueden ser nutridas normalmente, entonces el organismo activa una serie de mecanismos para protegerse de la situación de peligro y para advertir al individuo que debe actuar con rapidez. Se produce la elevación de una serie de hormonas como la adrenalina, el glucagón, el cortisol... con la finalidad de movilizar las reservas deglucosa que existen fundamentalmente en el hígado.
Hay que actuar sin demora
|
1.-Ante los primeros síntomas (sin pérdida de conciencia) hay que
COMER AZÚCAR:
|

- 2 ó 3 terrones de azúcar, (15 gr.)
- o, 1 vaso (150 ml) de bebida: zumo de frutas, cola...,
- o, entre 3 y 5 galletas
- Los síntomas suelen ceder en 5 - 10 minutos.
2.- Si la hipoglucemia es grave, con pérdida de conciencia, no debe
intentarse que el diabético coma ni beba nada. Se precisa la inyección
de una ampolla de glucagón por vía subcutánea (se inyecta igual que
la insulina) o intramuscular (en la nalga). |
El glucagón debe hacer su efecto en unos 10 minutos.
- Si no hay recuperación, la persona afectada debe recibir asistencia médica inmediatamente.
- Si hay recuperación, hay que verificar el nivel de glucemia con repetidos controles y comeralimentos con hidratos de carbono de absorción lenta.
Después de un episodio de hipoglucemia con pérdida de conocimiento siempre debe comentarlo al equipo de profesionales sanitarios que le atiende.
El mejor tratamiento: La prevención
Ajustar la dosis de los medicamentos antidiabéticos a sus necesidades reales
Seguir un horario regular en las comidas. Si se va a retrasar "empiece con el postre"
Tomar un complemento de hidratos de carbono antes de ejercicios físicos inusuales
Llevar siempre azúcar consigo |
¿Qué pasa si hay más de la debida?
Cuando los valores de glucosa en sangre se encuentran elevados se produce una Hiperglucemia.
Hiper = gran glucemia = glucosa en sangre
La hiperglucemia es indolora, de implantación progresiva y muchas veces pasa inadvertida en los primeros estadios. Pueden darse dos tipos de situaciones:
- La hiperglucemia brusca o aguda
- La hiperglucemia sostenida o crónica.
|
La hiperglucemia brusca o aguda: en pocos días la glucemia llega a
valores de 250 mg/dl, o más. Después del ayuno y el descanso
nocturno, algunas veces a mucho más. Síntomas o señales de
alerta:
|

- Ganas de orinar con frecuencia y hacer micciones muy largas (poliuria)
- Mucha sed (polidipsia)
- Hambre (polifagia)
- Fatiga
- Aliento con olor a acetona (halitosis cetósica) Olor de acetona en la orina
|   Malestar físico que sugiere una consulta al medico sin esperar "a ver si se pasa solo". Malestar físico que sugiere una consulta al medico sin esperar "a ver si se pasa solo". |
Cuando esto ocurre se encuentran niveles de glucemia altos, glucosuria (presencia de glucosa en orina) alta y cetonuria (presencia de acetona en orina) también alta. Si la glucosuria y la cetonuria altas persisten hay un riesgo importante de descompensación diabética.
Cuando se instaura una descompensación diabética aparecennauseas y vómitos, el hambre es sustituido por inapetencia y empeora la fatiga. El olor a acetona es perceptible en la orina y en el vómito.
Es una situación que requiere atención médica urgente. No hay que abandonar la medicación antidiabética , a pesar del vómito |
|
| En algunas ocasiones es la primera señal de que existe una diabetes. |
La hiperglucemia sostenida o crónica. Cuando los niveles de glucemia están permanentemente altos - aunque sólo sea "un poquito altos" y nunca se haya tenido una gran "subida"- de manera lenta y progresiva se dañan los vasos sanguíneos y los nervios encargados de la sensibilidad, de manera que al cabo de los años aparecen claras señales de enfermedad vascular (vasculopatía) y neurológica (neuropatía) asociadas a la diabetes.
Estar "sólo un poco alto de azúcar" no significa tener una diabetes leve.
La mejor inversión de futuro es conseguir mantener una glucemia lo más próxima a la normalidad posible, cada día.
|
¿Qué es y para qué sirve la insulina?
 La insulina es una hormona del aparato digestivo que tiene la misión de facilitar que la glucosa que circula en la sangre penetre en las células y sea aprovechada como energía. La insulina es una hormona del aparato digestivo que tiene la misión de facilitar que la glucosa que circula en la sangre penetre en las células y sea aprovechada como energía.
La insulina se produce en el páncreas, concretamente en las células beta pancreáticas.
El páncreas es una glándula situada detrás del estomago, al mismo nivel que el hígado, pero en la parte izquierda de la cintura. Cuando se empieza a comer alimentos que contienen hidratos de carbono, se activan unos sensores y el páncreas empieza a producir insulina que libera directamente a la sangre.
Para que la insulina sea efectiva deben cumplirse dos condiciones:
1. que el páncreas segregue insulina en cantidad suficiente
2. que las células la identifiquen y permitan su acción.
El páncreas, entre otras sustancias, segrega la insulina y también el glucagón. El glucagón es otra hormona que tiene el efecto exactamente contrario al de la insulina. Es hiperglucemiante (hace subir los niveles de glucosa en la sangre)
Cuando se confirma un fallo total en la secreción interna de insulina, la administración de insulina inyectada es el único tratamiento. Por fortuna hoy en día se dispone de fármacos de insulina que sustituyen la falta de esta hormona y permiten "imitar" la secreción interna.
Cuando la diabetes se trata con antidiabéticos orales (pastillas) y el médico aconseja empezar con insulina, no hay que demorar la administración de insulina inyectada. Ponerse insulina no significa estar peor, en algunos casos es el mejor tratamiento.
|
¿Dónde está el problema?
|
|
|
|  De difícil intervención, no se pueden modificar De difícil intervención, no se pueden modificar |
- Normopeso / Sobrepeso / Obesidad
- Ejercicio regular diario
- Control de la dieta (control de los alimentos ricos en hidratos de carbono)
- Regularidad en los horarios
- Número de inyecciones de insulina al día
- Número de controles de glucemia capilar al día
- Consumo de tabaco
- Observar las medidas de higiene como prevención
(cuidado de los pies, higiene bucal, revisiones ginecológicas...)
|  Modificable según el esfuerzo personal Modificable según el esfuerzo personal |
¿Todos los diabéticos son iguales?
SÍ y NO
SÍ porque el resultado es muy parecido. Mientras que las células están faltas de su energía principal, es decir, de glucosa, la sangre tiene unos niveles de glucosa por encima de lo normal.
NO porque el origen del trastorno es diferente. Se distinguen principalmente dos entidades:
 diabetes Tipo 1 diabetes Tipo 1
 diabetes Tipo 2 diabetes Tipo 2
|
Diferencias al inicio o en el momento del diagnóstico
|
Característica
|
Diabetes Tipo 1
|
Diabetes Tipo 2
|
| Edad de aparición | Generalmente antes de los 30 años | Generalmente después de los 30 años |
| Sexo | Predomino en varones (niños) | Predominio en mujeres |
| Forma de inicio | Brusca | Lenta, progresiva e insidiosa |
| Índice de Masa Corporal | Normal | Aumentado, a menudo con obesidad |
| Reserva pancreática | Muy poca (o nula) | Normal o aumentada (hiperinsulinismo) |
| Dependencia de la insulina | Sí | No, al menos en los primeros años |
| Factor inmunológico (anticuerpos al inicio) | Presentes | Ausentes |
| Herencia familiar | En algunos casos | Casi siempre |
| Concordancia entre hermanos gemelos | Menos del 50% de los casos | Más del 95% de los casos |
Asociación con otras enfermedades
(Dislipemias, Hipertensión.Arterial...) | Raramente | Con mucha frecuencia |
|
El momento del diagnóstico es muy importante. Cuanto antes se diagnostique y se inicie el tratamiento tanto mejor.
Espero que os haya servido de ayuda.

.gif)
.gif)






No hay comentarios:
Publicar un comentario